Акне: причины развития, симптомы, диагностика и методы лечения
Акне – это заболевание, поражающее кожный покров. Оно может протекать в легкой, умеренной и тяжелой формах. Заболевание развивается длительно и постепенно. Для него характерно хроническое течение.

Определение болезни и причины заболевания
При акне кожное сало и омертвевшие клетки эпидермиса забивают волосяные фолликулы. В первую очередь происходит поражение лица, спины, груди. Чаще этим заболеванием страдают подростки (до 90% случаев), реже оно встречается у взрослых и детей.
По распространению эта болезнь занимает восьмое место среди остальных патологий во всем мире. Она трудно поддается лечению. Симптомы приводят к снижению самооценки и беспокойству, в редких случаях у подростков развивается депрессия и даже мысли о самоубийстве.
Основная причина развития (до 80% случаев) – генетическая предрасположенность. Патология не наследуется классическим (менделеевским способом). Проведенные исследования показали, что предрасположенность к акне развивается под влиянием множества генов.
Также данная патология может быть связана с редкими генетическими заболеваниями. К ним относят синдром Аперта, синдром Джейкобс и др.
Гормоны и их роль в развитии акне
В период полового созревания и во время менструального цикла в организме повышается активность гормонов (дегидроэпиандростерон, тестостерон, дигидротестостерон). Это может способствовать развитию акне.
Такие гормоны (андрогены) провоцируют увеличение размеров сальных желез. Также из-за их активности образуется более жирное кожное сало. Также на развитие акне влияет повышенный уровень гормона роста.
Существуют и другие причины, которые могут спровоцировать развитие болезни:
- синдром поликистозных яичников;
- гиперплазия коры надпочечников (врожденная);
- беременность (в этот период может повыситься уровень андрогенов);
- инъекции тестостерона;
- применение анаболических стероидов и других аналогичных добавок.
Известно, что заболевание не развивается у людей с синдромом Ларона (генетическая карликовость) и синдромом нечувствительности к андрогенам.
Какие микроорганизмы вызывают акне
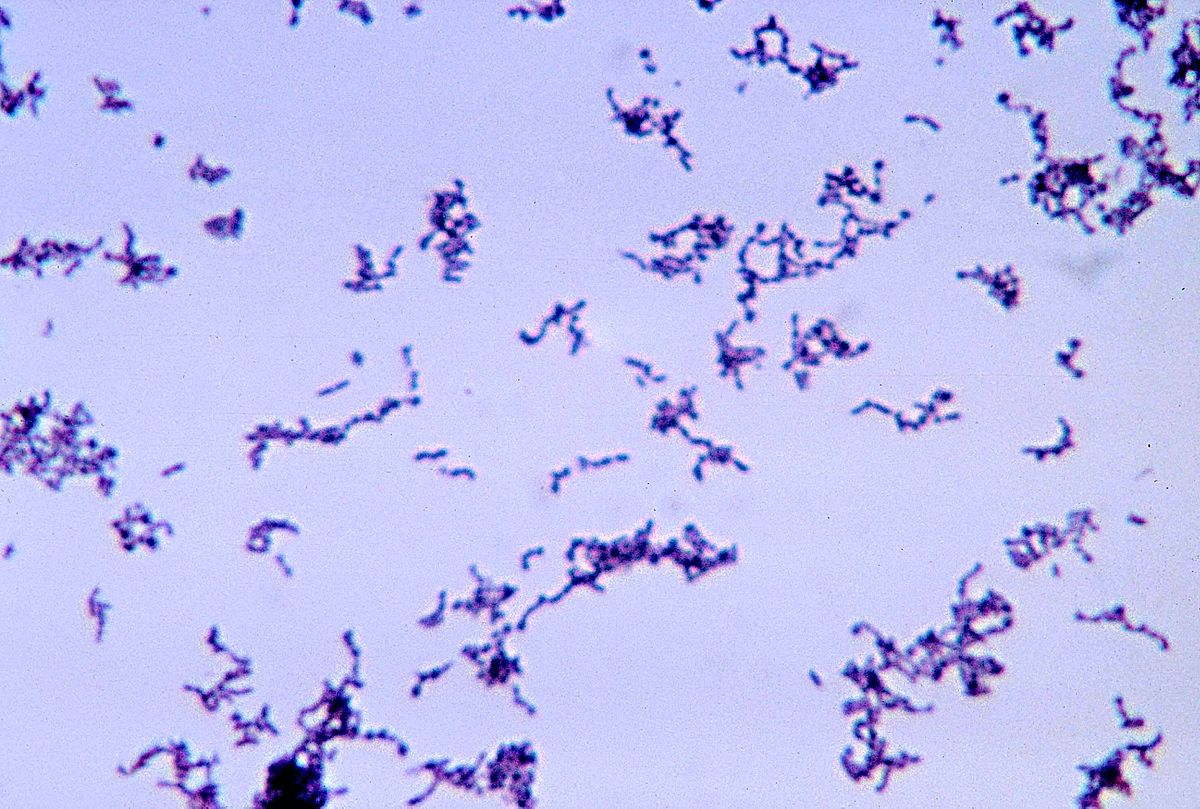
Вызвать развитие патологии могут бактерии Propionibacterium acnes. У здоровых людей они присутствуют, но их колонии недостаточно для развития заболевания. Под воздействием некоторых специфических генов такие бактерии запускают воспалительные реакции в коже.
Сперва лимфоциты поступают в очаг воспаления. Затем активируется работа иммунной системы, и начинается выработка антител против бактерий P.acnes. В волосяных фолликулах накапливаются вещества, которые проникают в дерму и усиливают воспалительный процесс.
Другие причины акне
Заболевание может развиться по другим причинам:
- Молочные продукты. Имеются данные, что употребление большого количества такой продукции может усиливать течение болезни. Это происходит из-за содержания в молочных продуктах гормонов (бычий ИФР-1) и сывороточного белка.
- Витамин В12. Переизбыток данного витамина может ухудшать течение болезни.
- Стресс. Некоторые исследования показали, что высокий уровень стресса в некоторых условиях может привести к увеличению тяжести акне.
- Механическое воздействие. Ношение шлемов с ремешками на подбородке ухудшает состояние кожи.
- Прием медикаментов. Некоторые лекарства усугубляют течение заболевания. К ним относят тестостерон, изониазид, бромиды, глюкокортикоиды, препараты лития.
Избыток в рационе сахара также может ухудшить состояние человека, страдающего данным кожным заболеванием.
Акне новорождённых
Такое явление называют неонатальным пустулезом. Оно не является болезнью и при соблюдении некоторых правил проходит самостоятельно в срок от нескольких недель до 3 месяцев. Главная причина развития этого явления – внутриутробное воздействие материнских гормонов.
Высыпания имеют вид маленьких прыщиков или красных бугорков. Они появляются на лице, реже – на спине или шее. Внешне акне у новорожденных напоминает дерматит, но не вызывает зуда и другого беспокойства.
Такие высыпания нельзя тереть полотенцем, прокалывать их или выдавливать. Это может привести к сильному воспалению. Также не рекомендуется использовать крема, лосьоны или мази.
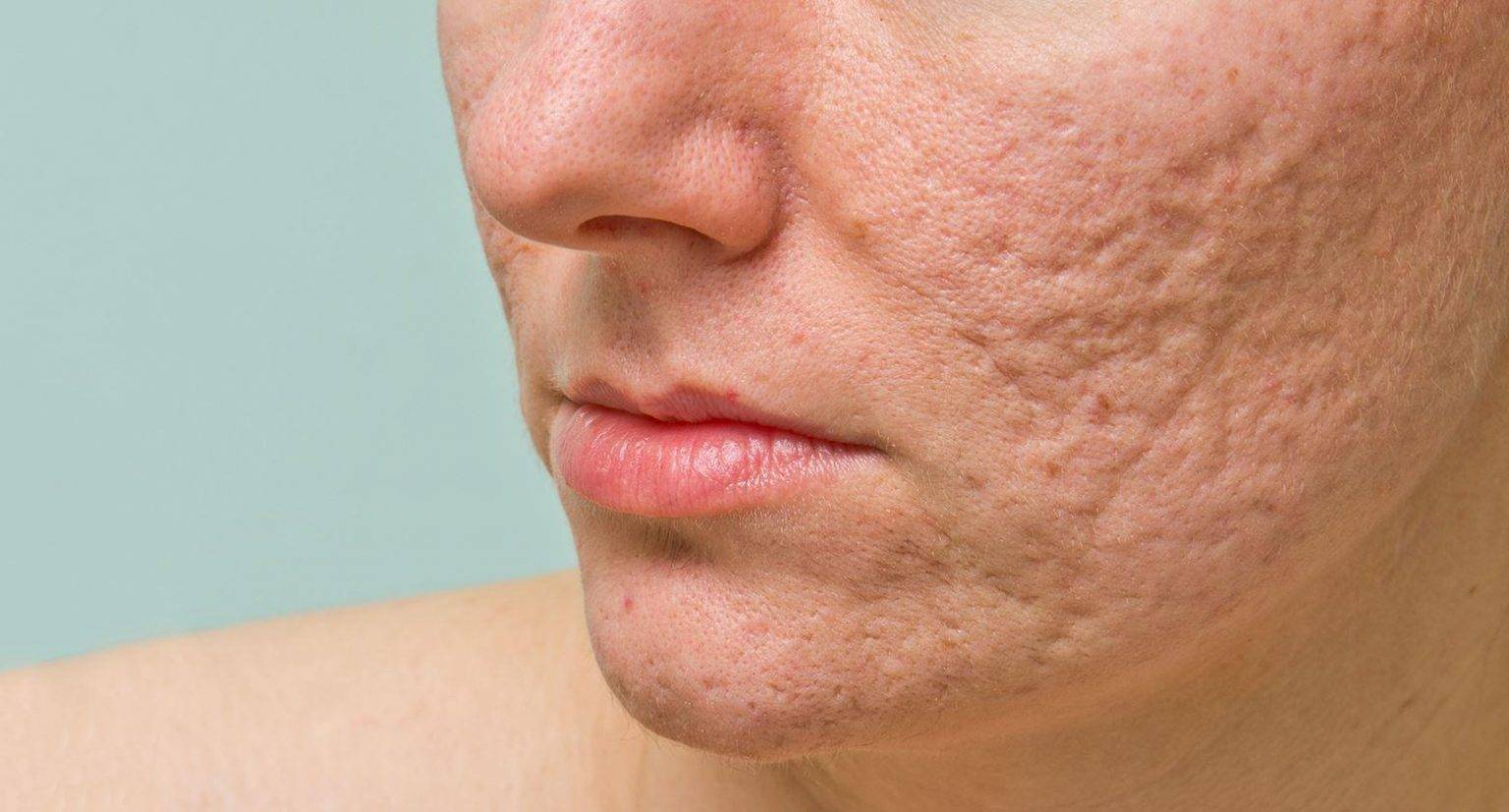
Симптомы акне (угри)
При данном заболевании на коже появляются следующие образования:
- комедоны и микрокомедоны – закупоренные кожным салом поры, проявляются в виде точек белого или черного цвета;
- папулы и узелки – воспаленные розовые бугорки разного диаметра;
- пустулы – внешне напоминают папулы, но в середине имеется скопление гноя (в виде белой точки);
- рубцы – образуются после заживления пустул и папул разных размеров.
Часто после заживления очагов поражения кожа темнеет. Такой симптом называют поствоспалительной гиперпигментацией. Из-за воспалительного процесса вырабатывается больше пигмента меланина, который вызывает потемнение кожи. Со временем цвет кожного покрова может постепенно восстановиться.
Патогенез акне (угри)
Клетки кожи (кератиноциты) активно растут и накапливаются в волосяном фолликуле. В норме они выходят на поверхность. У людей с акне вырабатывается больше кожного сала, которое блокирует выход мертвых клеток.
Из-за этого происходит закупорка пор, и образуются микрокомедоны. Они могут быть черными поверхностными (угри), если пигмент меланин окисляется под воздействием воздуха, или белыми (милиум), если микрокомедон образовался глубоко внутри фолликула.
Следующее звено патогенеза – развитие воспаления. Это происходит из-за избыточной выработки кожного сала. Такая среда идеальна для активного развития бактерий Propionibacterium acnes. Они разрастаются, из-за чего активируется иммунитет и атакует микроорганизмы.
Микрокомедоны воспаляются, и на их месте образуются папуло пустулезные высыпания. Пораженные фолликулы прорываются в глубокие слои подкожной ткани, что приводит к появлению более глубоких узелков (пустул). В результате происходит разрушение тканей, а на месте пустул образуются рубцы.
Классификация и стадии развития акне (угри)
Современная классификация от 2007 года включает в себя три формы акне:
- Невоспалительная (комедональные акне). Характеризуется образованием микрокомедонов (открытых или закрытых). Допускается незначительное воспаление. Угри образуются на гладкой коже, более глубокие слои кожи не затрагиваются.
- Воспалительная. Для этой формы характерно образование папул, узелков и пустул. Они могут появляться не только на гладкой коже, но и на волосистой части головы.
- Тяжелые формы акне. Такой тип встречается редко. Характеризуется воспалительными поражениями, которые сопровождаются образованием гранулем и абсцессов.
Также существует более полная классификация акне от 1997 года по Н. В. Котовой и К. Н. Суворовой.
Конституциональные и идиопатические формы:
1. Себорейные (подростковый, детский или юношеский возраст):
- акне новорожденных;
- акне младенцев;
- юношеские комедональные акне.
2. Поздние:
- предменструальные;
- постменструальные;
- поздние гиперандрогенные (синдром Штейна-Левенталя и др.);
- конглобатно-кистозные.
Провоцированные:
- артифициальные (развиваются из-за травмы или механического воздействия);
- масляные (развиваются из-за частого контакта со смоляными или дегтярными веществами);
- косметические (образуются из-за воздействия косметических средств);
- экскориированные (психосоматические).
Особые формы акне:
- грамотрицательные фолликулиты (развивается на фоне длительного приема антибиотиков);
- пиодермия;
- резистентное акне.
Универсальной классификации заболевания не существует. Для удобства работы врачей широко используется упрощенная версия.
Степени акне
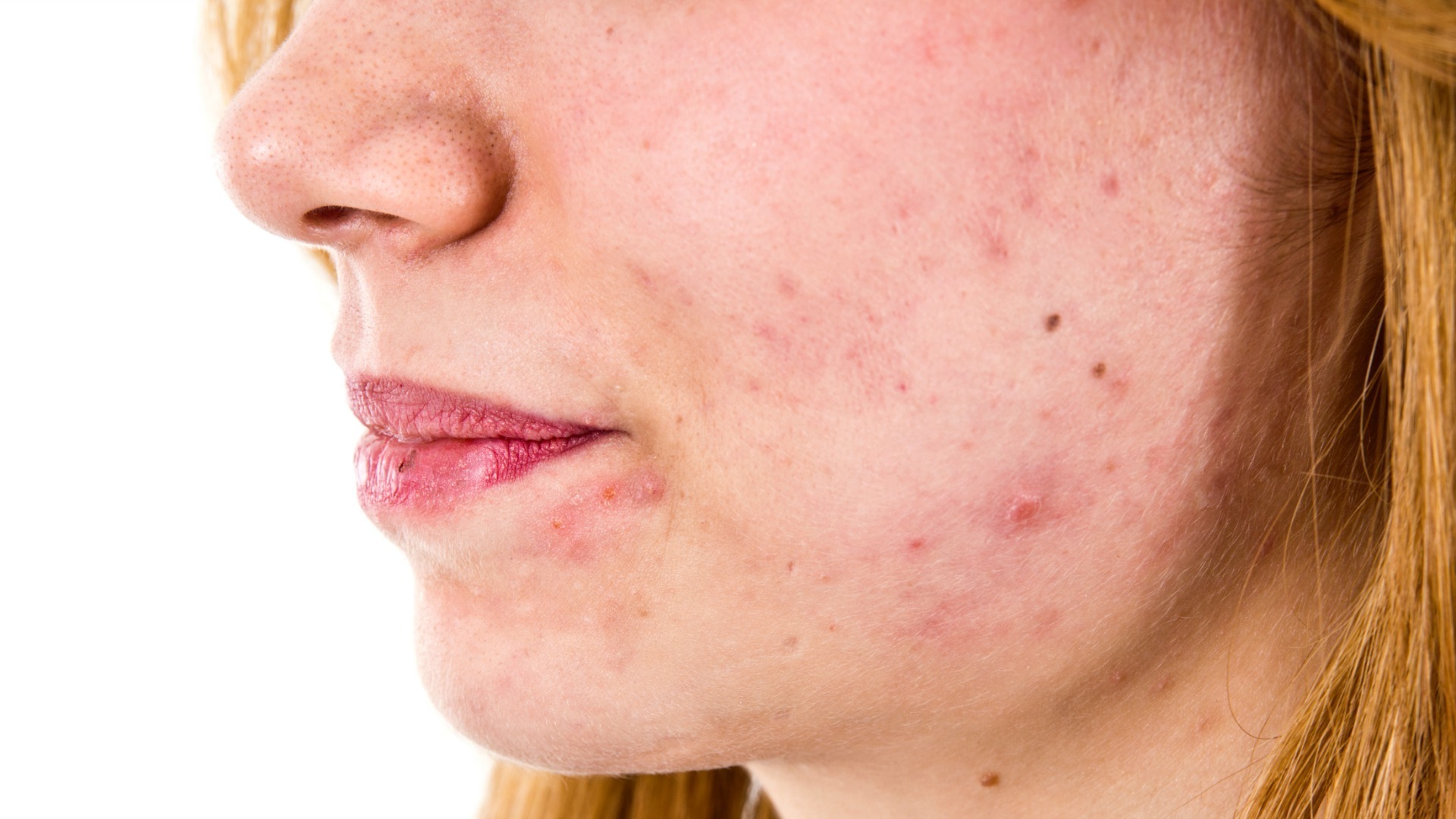
По течению различают три степени болезни:
- Легкая. На коже образуется до 15-20 комедональных прыщей или небольших воспалительных папул (максимальное количество – 30 шт.). Также эта степень характеризуется отсутствием рубцов.
- Средняя. Количество комедонов, пустул и папул может доходить до сотни. Также допускается небольшое количество рубцов.
- Тяжелая. Поражается большая площадь кожи (особенно лицо, спина и грудь). Образуются глубокие узлы (до 5 шт.), количество комедональных высыпаний и других воспалительных очагов может доходить до 125 шт. Образуются выраженные рубцы.
Тяжелую форму акне также называют узловой (ранее – узловато-кистозной). Шишки или узлы болезненные, оставляют после себя заметные рубцы. Такая форма акне тяжело поддается лечению.
Осложнения акне (угри)
В 95% случаев после тяжелых форм акне или неверного курса лечения появляются пигментные пятна фиолетового, красного или синего оттенков. Также образуются глубокие рубцы, неровности и бугры на коже.
Реже встречается такое осложнение, как образование пиогенных гранулем (сосудистые красные узелки, кровоточащие от физического воздействия). Также могут развиться остеомы (опухоли из костной ткани, чаще располагаются на лицевом скелете – нос, нижняя челюсть, лобные пазухи и пр.).
Часто встречаются психологические осложнения. У людей, страдающих от данного заболевания, развиваются депрессии и тревожные расстройства, могут появляться суицидальные мысли.
Диагностика акне (угри)
В первую очередь исключают другие заболевания, которые имеют похожие симптомы:
- угревые высыпания;
- фолликулит;
- розацеа;
- фолликулярный кератоз;
- ангиофибромы и пр.
На приеме врач собирает полный анамнез, проводит внешний осмотр, отмечает месторасположение угрей и их характер. Главный диагностический признак – наличие комедональной сыпи. Для обнаружения микрокомедонов может потребоваться микроскоп.
Для оценки тяжести заболевания используют различные шкалы:
- шкала Кука (фотографический протокол);
- классификация Leeds;
- шкала Pillsbury.
Также для постановки диагноза назначают анализы крови (на тестостерон и другие гормоны). В некоторых случаях показан генетический тест на предрасположенность к акне. Для определения чувствительности к антибактериальным препаратам делают мазок с кожи.
Когда следует обратиться к врачу
Идти на прием к дерматологу необходимо при появлении первых угрей. Нельзя выдавливать их самостоятельно или затягивать с лечением, так как это может привести к осложнениям. Любое заболевание, в том числе акне, легче поддается лечению в начале его развития.
Лечение акне (угри)
Терапия (treatment of acne) зависит от степени тяжести заболевания.
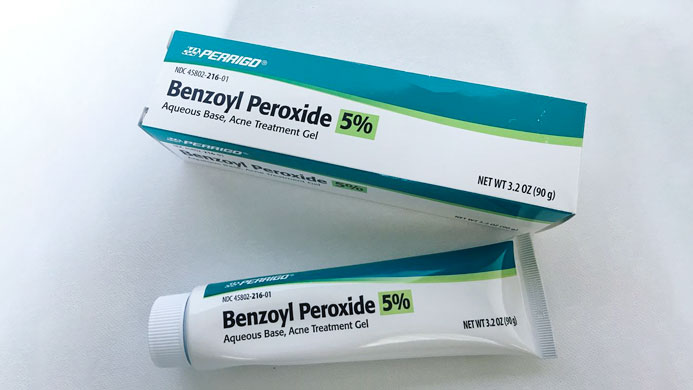
Для лечения применяют несколько групп препаратов:
- топические (местные) – бензоилпероксид (benzoyl peroxide);
- ретиноиды – адапален, третиноин, тазаротен, ретинол и др.;
- наружные антибиотики – клиндамицин, эритромицин;
- системные антибактериальные препараты для приема внутрь – тетрациклин, азитромицин и др.
Бензоилпероксид используется при акне легкой и средней формах. Вещество уничтожает бактерии, ускоряет расщепление комедонов, подавляет воспалительный процесс. Препарат может вызвать побочные эффекты: шелушение и покраснение кожи, сухость, светочувствительность.
Препараты из группы ретиноидов способствуют снижению выработки кожного сала. Также они восстанавливают жизненный цикл клеток фолликулов. По структуре они схожи с витамином А. Ретиноиды применяют при акне и легкой, и средней степени тяжести.
Антибиотики применяются для уничтожения патогенной микрофлоры. Их используют как наружно (мази, крема и пр.), так и внутрь (таблетки или капсулы). Рекомендуется сочетать прием антибиотиков в комплексе с другими препаратами.
Также успешно применяется гормональная терапия. Хороший эффект дает прием оральных контрацептивов, антиандрогенов, глюкокортикоидов и других препаратов. Такие препараты нормализуют выработку андрогенных гормонов и способствуют уменьшению симптомов.
Некоторым пациентам показано внутриочаговое введение кортикостероидов. В редких случаях прибегают к оперативному вмешательству.
Легкая форма
При такой степени используют местное лечение препаратом Дифферин (адапален). Его наносят перед сном раз в день на чистую кожу. Обрабатывают не только пораженные угрями участки, но и области с повышенной жирностью. Курс длится не меньше 12 недель.
В первые недели применения препарата могут возникнуть такие побочные эффекты, как шелушение, воспаление, образование пустул. Для их устранения применяют мазь Банеоцин. Ее наносят в дневное время.
Средняя форма
При такой степени образуются не только комедоны, но и папулы и пустулы. При небольшом количестве данных высыпаний применяют гель Базирон АС (бензоилпероксид). Его наносят на очаги 1-2 раза в сутки в светлое время суток. Перед обработкой рекомендуется подсушить пустулы Банеоцином (порошок).
На ночь очаги воспаления смазывают мазью Банеоцин. Этот антибактериальный препарат оказывает противовоспалительное действие, уменьшает шелушение, ускоряет процесс заживления.
Если на коже образуются крупные пустулы (более 2 мм), применяют комбинированную схему лечения. Дважды в день очаги обрабатывают мазью Банеоцин, а на ночь на них наносят Дифферин. Такая терапия длится до 4 недель. После этого еще в течение 3 месяцев пустулы и папулы обрабатывают Дифферином раз в сутки.
Также для лечения используют новый препарат в виде геля – Эффезель. Он содержит адапален (ретиноид) и бензоила пероксид. Препарат снимает воспаление, оказывает противомикробное действие, эффективно отшелушивает кожу, снижает выработку кожного сала.
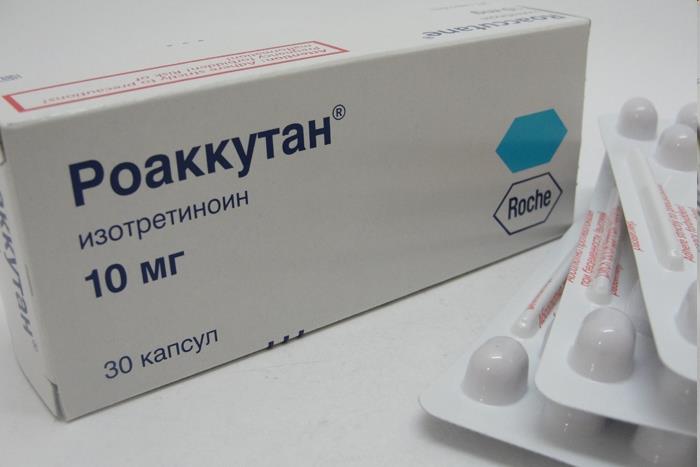
Тяжелая форма
При данной степени используются препараты на основе изотретиноина. К ним относят Сотрет, Роаккутан, Акнекутан. Эти медикаменты выпускаются в форме капсул для приема внутрь. Данные препараты эффективны при образовании узелков и глубоких пустул.
Для местного использования применяют гель Эффезел. Его наносят на пораженные участки кожи раз в сутки перед сном. При тяжелых формах акне терапия данным препаратом может продолжаться до 12 месяцев.
Для повышения эффективности лечения ретиноиды и препараты на основе бензоилпероксида сочетают с антибиотиками (тетрациклин, эритромицин и др.). Комплексная терапия позволяет добиться лучших результатов.
Нужно ли лечить акне
Без грамотной терапии заболевание может прогрессировать. При появлении первых симптомов болезни необходимо обратиться к дерматологу. Отсутствие лечения может привести к образованию пустул и узелков, а затем на их месте появляются рубцы.
Данное заболевание значительно снижает качество жизни. Оно может привести к развитию депрессии, а у подростков – к появлению суицидальных мыслей. Для того чтобы этого избежать, следует начинать лечение акне еще на ранних стадиях его развития.
Как долго лечится заболевание
Терапия может продолжаться в течение нескольких месяцев и даже лет. Однако грамотный подход к лечению и применение комплексных схем позволяет добиться явных улучшений уже за несколько недель.
Терапия включает как использование медикаментов, так и последующие косметические процедуры, которые улучшают внешний вид кожи, позволяют избавиться от закупорки пор.
Как ухаживать за кожей с акне
Правильный уход подразумевает использование косметических средств, не содержащих спирт и другие раздражающие кожу вещества (гидрофильное масло, ланолин, любые синтетические ароматизаторы, силикон, хлорид натрия и др.).
Уход включает в себя:
- Мягкое очищение (для глубокой очистки применяют средства с АНА-кислотами). Для этих целей используют мицеллярную воду (без масел) или очищающие гели (CLINIQUE гель для проблемной кожи, CLEARASEPT гель Antiacne, REPHARM гель с пептидами PepTeens и др.).
- Увлажнение. Крема не должны образовывать на коже пленку или стягивать ее. Рекомендуемые средства: крем THE PLANT BASE Pure N, CLINIQUE AntiBlemish Solutions, крем ICHTHYONELLA для проблемной кожи и др.
В состав любых косметических средств, которые будут использоваться для ухода за кожей, должны входить противовоспалительные и себорегулирующие компоненты (салициловая кислота (BHA), чайное дерево, улиточный муцин, оксид цинка и др.).
При акне нельзя использовать скрабы и другие косметические средства, которые оказывают механическое воздействие на кожу. Это может привести к раздражению и образованию новых воспалительных очагов.
Диета при акне
Потребление большого количества углеводов, особенно быстрых, провоцирует увеличение выработки кожного сала. Также неправильный рацион может привести к развитию таких заболеваний желудочно-кишечного тракта, как дисбактериоз, гастрит и т.д.
Людям, страдающим данным заболеванием, необходимо исключить из своего меню следующие продукты:
- молоко;
- продукты, содержащие сахар (печенье, конфеты, вафли и т.д.);
- сладкие газированные напитки;
- острые и жареные блюда;
- изделия из пшеничной муки;
- жирные сорта мяса.
Продукты, имеющие высокий гликемический индекс (любые сладости, белый круглозерный рис, хлебобулочные изделия из пшеничной муки и пр.), а также молочные продукты провоцируют повышение инсулина. Это стимулирует выработку такого гормона, как ICF-1 (фактор роста).
Его увеличение может привести к повышенной выработке кожного сала, что усугубляет течение болезни. Сокращение продуктов с высоким гликемическим индексом и исключение из рациона молока позволит улучшить состояние кожи.
Рекомендованные для употребления продукты:
- овощи;
- несладкие фрукты (в ограниченных количествах);
- ягоды;
- источники полезных жиров (орехи, оливковое или кокосовое масло, яйца);
- полезные специи, обладающие противовоспалительным эффектом (куркума, чеснок, имбирь, корица и др.);
- напитки без сахара (вода с лимоном, зеленый чай, минеральная вода и пр.).
Правильная диета – не средство лечения, однако в комплексе с медикаментозным лечением она позволит значительно улучшить состояние кожи.
Полезно ли загорать при акне

Длительное воздействие ультрафиолета (солнечных лучей) на кожу вызывает ее фотостарение. Однако в малых дозах УФ лучи могут способствовать небольшому улучшению состояния пациентов.
Это связано с тем, что ультрафиолет воздействует на бактерии, вызывающие развитие заболевания, и подавляют их активность. Также с помощью загара можно скрыть проявления акне (рубцы, пигментные пятна и пр.).
Из этого можно сделать вывод, что загорать при проблемах с кожей можно, но недолго (не более 1-2 часов в день). При этом следует обязательно наносить на все тело солнцезащитный крем (SPF 15).
Прогноз и профилактика
Лечение может длиться несколько лет. При среднем и тяжелом течении заболевания происходят необратимые изменения кожи. Образование рубцов негативно сказывается на психологическом состоянии, приводит к тревожным расстройствам и депрессии. Также есть риск периодических рецидивов.
Профилактика включает в себя регулярный уход за кожей. Он включает в себя применение деликатных очищающих и увлажняющих средств. Также категорически запрещается самостоятельно вскрывать образующиеся угри или прыщи. Это приведет к распространению инфекции в более глубокие слои кожи.
ЧИТАЙТЕ ТАКЖЕ