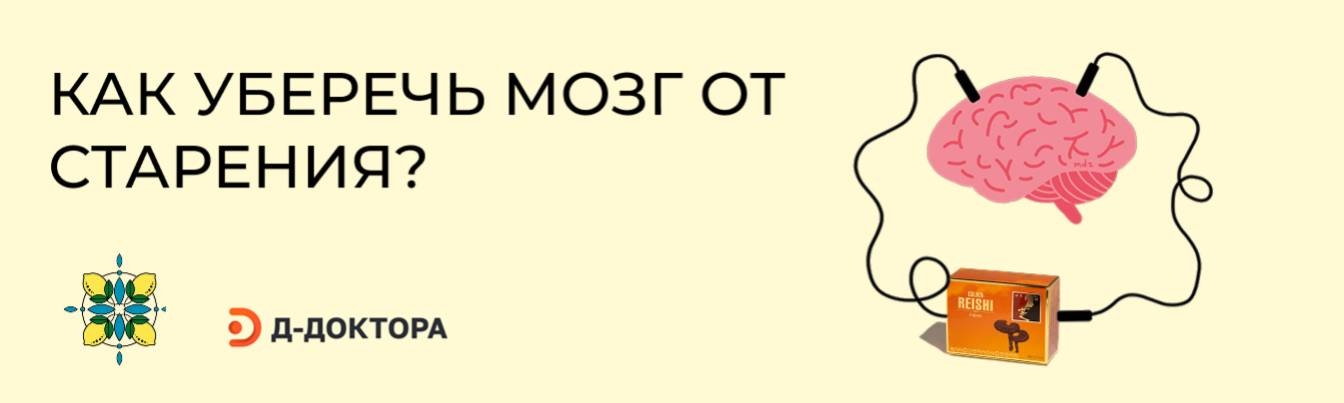
Шейный лимфаденит: симптомы, лечение и профилактика
Шейным лимфаденитом называется заболевание, связанное с выраженным увеличением шейных лимфоузлов из-за развития воспалительного процесса.
При остром типе протекания болезни анатомическое образование краснеет, становится горячим и уплотняется. Пациент при этом испытывает сильную слабость.
Хроническая форма патологии отличается стертой клинической картиной, которую характеризует только увеличение лимфоузлов.
Определение и общая характеристика
Лимфатические узлы входят в состав общей иммунной системы человека и их воспаление всегда связано с каким-то системным заболеванием. Обычно оно сопряжено с заражением инфекцией, самостоятельно победить которую организм пациента не может.
Поэтому лимфаденит в области шеи, как правило, является вторичным признаком формирования другой патологии.
Определение болезни
Наибольшее значение в данном случае приобретает патогенная микрофлора, которая тесно сопряжена с развитием воспалительного процесса в лимфоузлах.
Одинаково часто встречается острая и хроническая форма протекания патологии. Опухание узлов свидетельствует о том, что организм начал активную борьбу с инфекцией. Поэтому врачу очень важно позволить защитным силам выполнить свою функцию.
Лимфаденопатия выявляется у взрослых и у детей. Но, чем старше пациент, тем тяжелее она у него протекает и тем выше риск развития осложнений.
Механизм развития
Патогенез заболевания тесно связан с общим ослаблением иммунитета, когда собственная условно-патогенная микрофлора организма становится для него вредоносной. При столкновении с возбудителем возникает воспаление, которое локализуется в лимфоузле.
По мере усиления симптоматики, пациент начинает испытывать признаки интоксикации, а болезнь способна привести к гнойному воспалению регионарных точек.
Причины шейного лимфаденита
Специфический тип развития заболевания формируется в связи с действием патогенной микрофлоры. К основным его возбудителям относится бацилла Коха, вирус иммунодефицита и микобактерии, а также микроорганизмы, вызывающие гонорею, инфекционный мононуклеоз, сифилис или туляремию.
Неспецифический тип патологии представляет собой увеличение подчелюстных лимфоузлов из-за:
- абсцессов;
- варикозной болезни вен;
- воспаления среднего уха;
- гриппа;
- дерматологических заболеваний;
- кашля;
- нарушений функционирования щитовидной железы;
- ОРВИ;
- остеомиелита;
- стоматологических болезней;
- тромбофлебита;
- фарингита и др.
Причины воспаления шейных лимфоузлов
Обычно увеличение узла происходит из-за:
- инфекций;
- патологий слюнных желез;
- системных нарушений, поражающих лимфатический узел или их совокупность;
- заболеваний соединительной ткани;
- различных воспалении и т. д.
Связанные болезни и первичные очаги инфекции
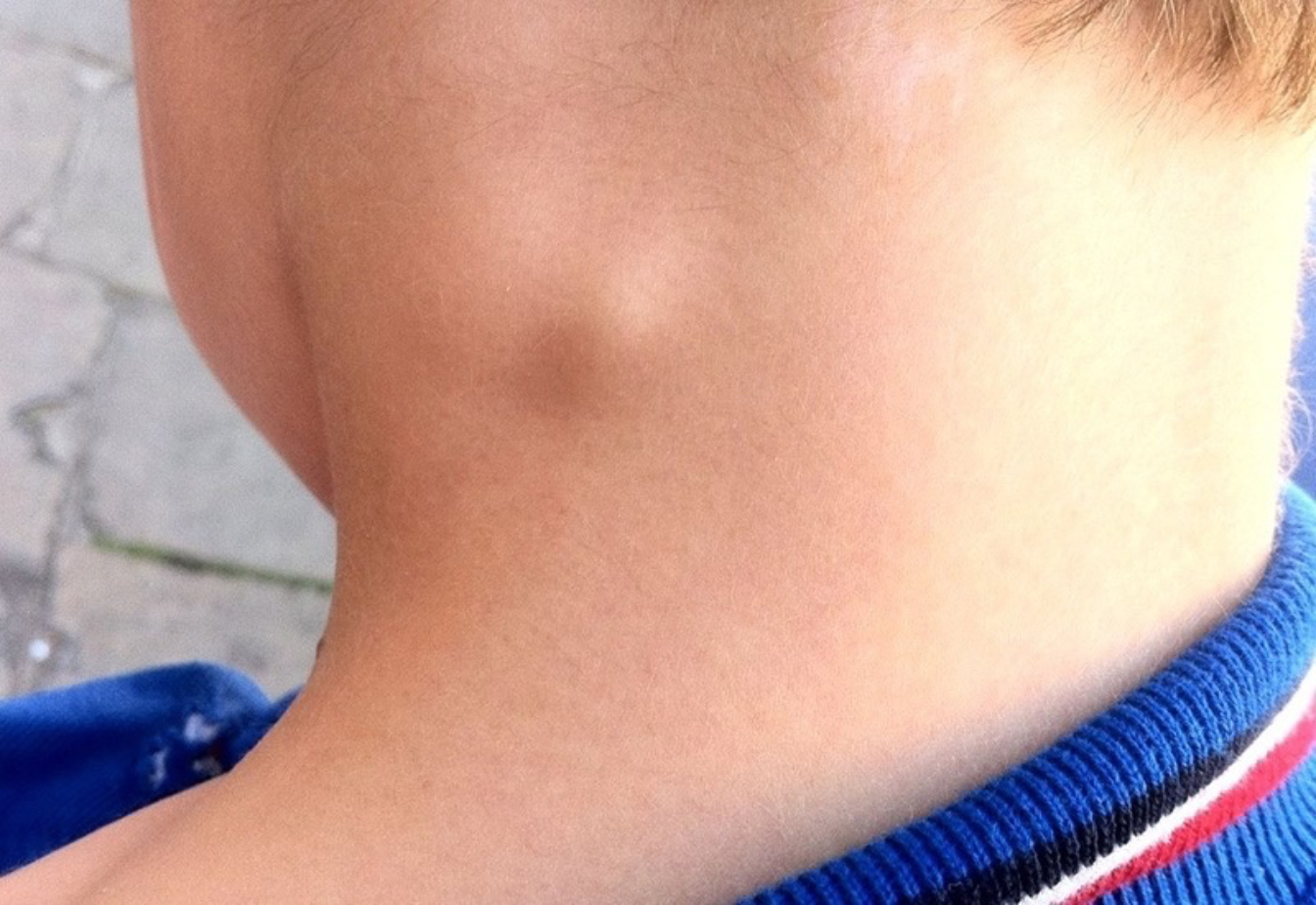
Шейный лимфаденит нередко развивается по причине возникновения сильного воспалительного процесса в верхних дыхательных путях или полости рта. Этиология его формирования также может быть связана с кожными болезнями.
В большинстве случаев патология вызвана влиянием первичного очага инфекции. Им часто становится основное заболевание, вызвавшее воспаление лимфатических узлов.
Связанными болезнями обычно является воспаление или гнойник соседних анатомических образований.
Симптомы шейного лимфаденита
В момент проникновения в организм агрессивной инфекции лимфатическая система сразу же отвечает на нее активной реакцией с вовлечением регионарных узлов. Поэтому их увеличение говорит о том, что в кровеносном русле присутствует какой-то патоген.
Поэтому в первую очередь специалист определяет клиническую картину основного заболевания, которым обычно является ветряная оспа, ВИЧ, грипп, пневмония, сифилис или иные болезни.
Общие симптомы увеличения лимфоузлов
Главным признаком развития лимфаденита является увеличение одного узла или их совокупности. Кроме того, у пациента наблюдаются симптомы основной патологии.
Обычно врач обращает внимание на:
- ангину;
- боль;
- кашель;
- кожу в области шеи;
- миалгию;
- наличие абсцесса;
- ринит и пр.
Симптомы острого лимфаденита
При острой форме болезни наблюдается увеличение подчелюстных лимфоузлов, характеризующееся неприятными ощущениями в основном очаге поражения и умеренным дискомфортом в подвижном образовании.
Иногда у пациента также возникает недомогание с повышением температуры, он испытывает общую слабость и ему трудно поворачивать голову.
Симптомы хронического лимфаденита
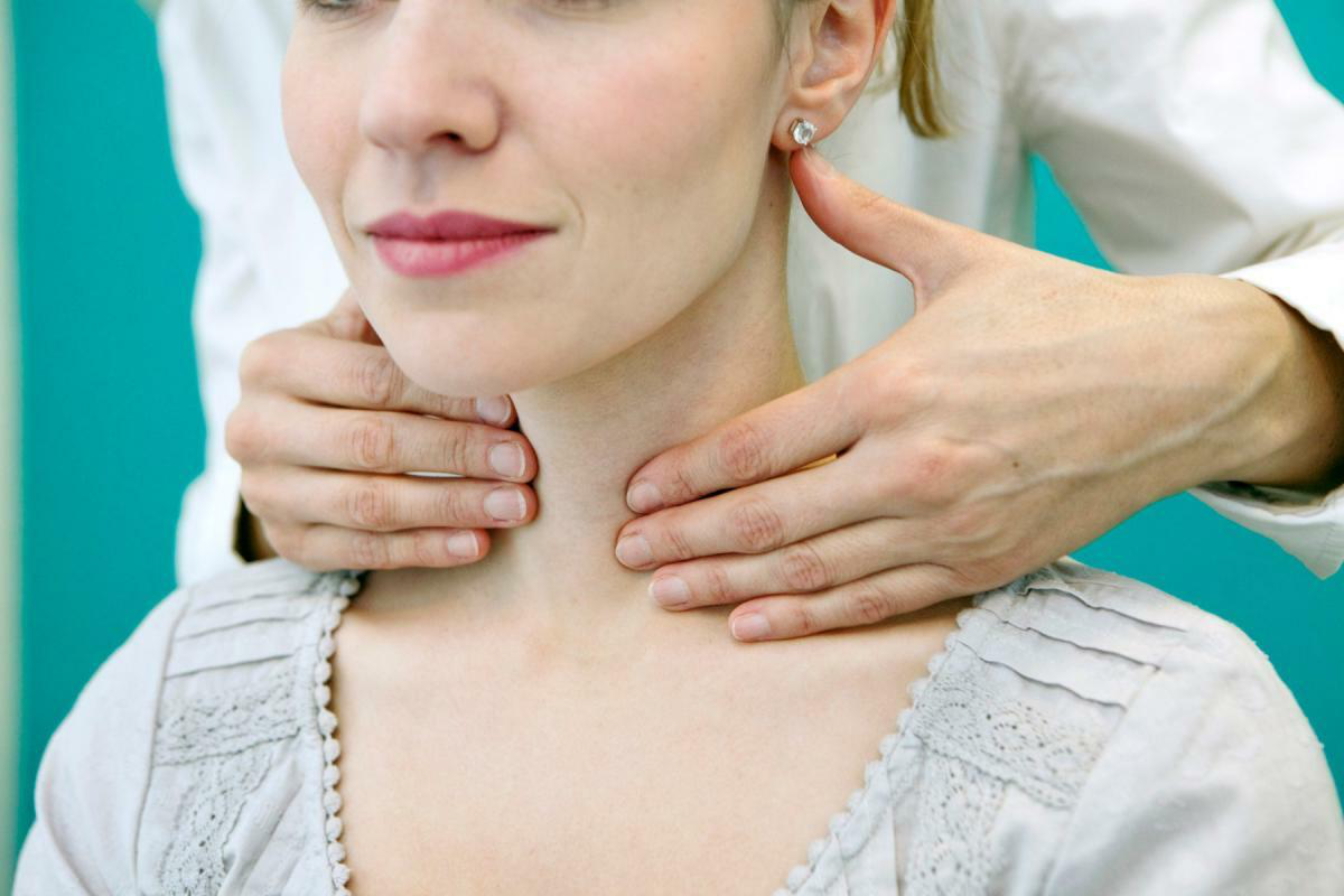
Обычно при таком типе протекания заболевания человека мало что беспокоит, кроме воспаления лимфоузлов. Другие симптомы, как правило, отсутствуют. Некоторый дискомфорт возникает лишь при рецидиве основной болезни, которой бывает ангина или насморк.
Классификация шейного лимфаденита
Разновидности лимфаденита шеи классифицируются по месту расположения очага поражения, особенностям вызывающих его микроорганизмов, расположению узлов и стадиям развития заболевания.
По типу возбудителя
Увеличение анатомических образований бывает специфическим, возникающим под воздействием какой-либо патологии. Ею обычно становится мононуклеоз (вирус Эпштейна-Барр), сифилис (бледная трепонема), туберкулез (палочка Коха) или чума (Yersinia pestis).
Неспецифический вариант развивается при заражении пациента кокковой флорой и иными патогенными микроорганизмами или грибком, а также является побочным действием ряда препаратов.
По типу течения заболевания
Специалисты различают также острый, хронический и рецидивирующий тип протекания болезни.
В первом случае ее клиническая картина является очень выраженной, а патология быстро прогрессирует.
Во втором воспаление развивается медленно, но на протяжении долгого периода. Симптоматика заболевания обычно бывает стертой.
Рецидивирующий тип дает о себе знать при обострении основной болезни.
По локализации входных ворот инфекции и расположению лимфоузлов
По месту непосредственного вхождения инфекции различают одонтогенный тип развития патологии, возникающий из-за стоматологических нарушений, и неодонтогенный, формирующийся из-за заболеваний ЛОР-органов и иных причин.
Увеличение лимфатических узлов происходит в следующих местах:
- в углах нижней челюсти;
- глубоко под мышечным слоем;
- за ушными раковинами;
- на задней поверхности шеи;
- поверхностно;
- под нижней челюстью;
- под подбородком.
Диагностика шейного лимфаденита
Выявление болезни базируется на клиническом обследовании пациента с анализом жалоб, беседой и сбором анамнеза. Используются также инструментальные и лабораторные способы и дифференциальная диагностика.
Клиническое обследование
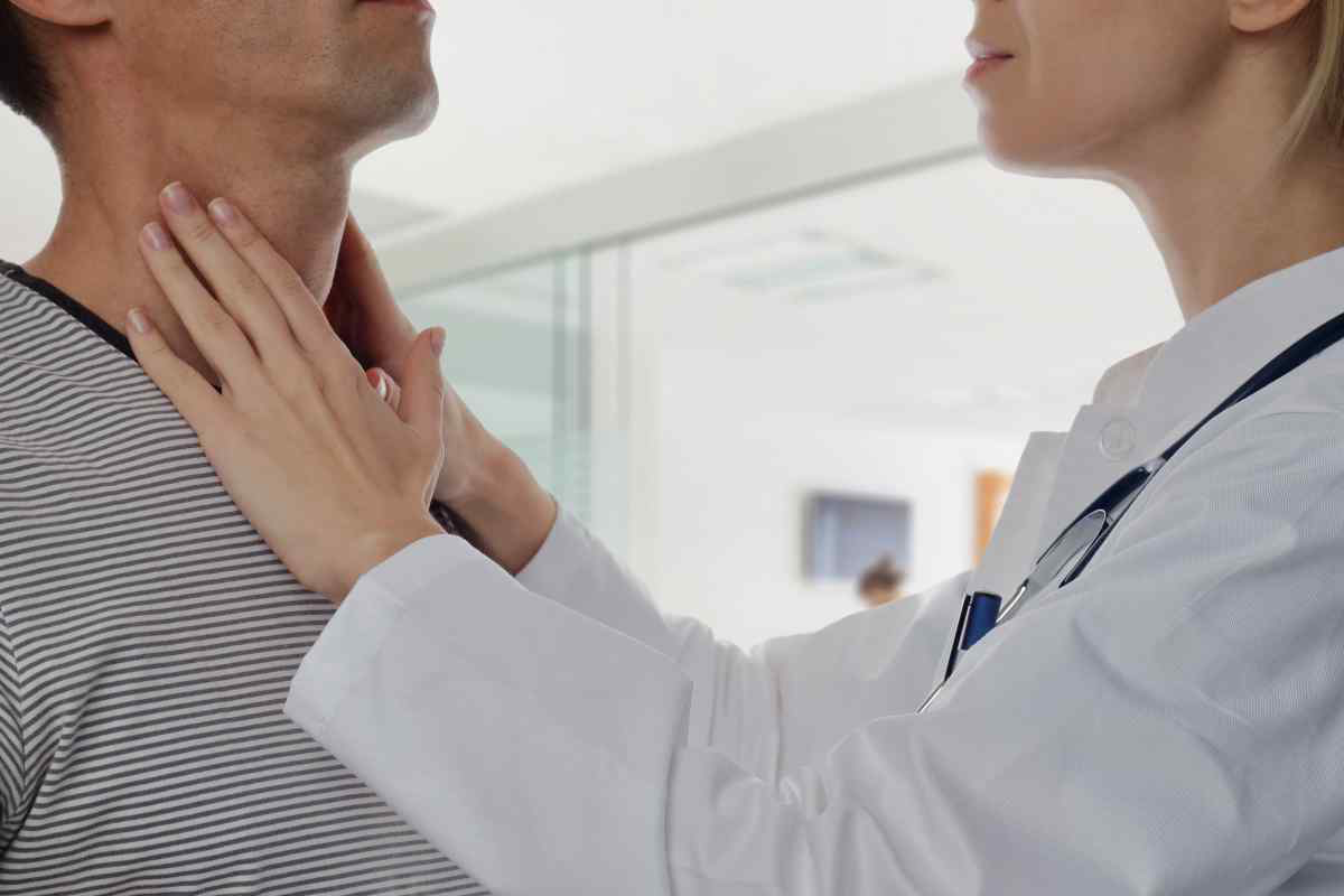
Большой объем информации предоставляет врачу сбор анамнеза патологии, когда он уточняет время развития симптомов, особенность их формирования и степень выраженности воспаления. Важно также выяснить факты об образе жизни человека, состоянии его защитных сил и эпидокружении.
Специалисту также необходимо проанализировать жалобы пациента, к которым обычно относятся интоксикация и неприятные ощущения в области развития воспалительного процесса в лимфатических узлах, сочетающиеся с клинической картиной основной болезни.
Затем врач осматривает шейные лимфоузлы, обращая внимание на:
- болезненность очага поражения;
- внешние характеристики;
- подвижность;
- покраснение кожи;
- признаки отечности лимфатического узла;
- размер воспаленной зоны;
- состояние других аналогичных образований;
- форму и пр.
Аппаратные методы
Обычно бывает необходимо проведение ультразвукового сканирования, помогающего визуализировать лимфатические узлы пациента.
Компьютерная томография, лимфосцинтиграфия, МРТ и рентгеноконтрастная лимфография также предоставляют много дополнительной информации.
Рентгенография органов грудной клетки и брюшной полости способствует выявлению очагов основного заболевания.
Цветовое дуплексное картирование демонстрирует состояние кровеносной системы и наличие в ней склеротических бляшек, а также помогает дифференцировать раковые клетки.
Лабораторные методы
Для того, чтобы найти причины развития болезни, обязательно нужно сделать:
- биопсию ткани узла;
- исследование на ВИЧ;
- клинический анализ крови;
- общий анализ мочи;
- определение igg;
- пробу на вирус Эпштейна-Барр;
- проверку на сифилис;
- тест на гепатиты и т. п.
Дифференциальная диагностика
Очень важна дифференциальная диагностика острого или хронического шейного лимфаденита. Специалисту требуется исключить аневризму, деформацию сонных артерий, заболевание слюнной железы, кисту, меганофиз, миозит и разрастание фиброзных тканей.
Большую опасность представляет также поразивший узел абсцесс, осложнение атеромы, остеомиелит или флегмона. Поэтому выполняется УЗИ лимфатического узла.
Для исключения туберкулеза осуществляют пробу Манту и Пирке. Дополнительным диагностическим способом может служить флюорография.
Для уточнения основного заболевания и его осложнений привлекаются венерологи, пульмонологи, специалисты по инфекционным болезням, а также эндокринологи для оценки функции щитовидной железы.
Очень важно не пропустить развитие онкологического процесса. Поэтому для исследования очага воспаления используется КТ или магнитно-резонансная томография с контрастом.
Для исключения болезней крови, возникновения метастазов при раке, лимфогранулематоза или саркоидоза проводят пункцию лимфатического узла.
Лечение шейного лимфаденита
Лечение осуществляется по результатам комплексных исследований и включает в себя большое число этапов.
Устранение первичного очага инфекции
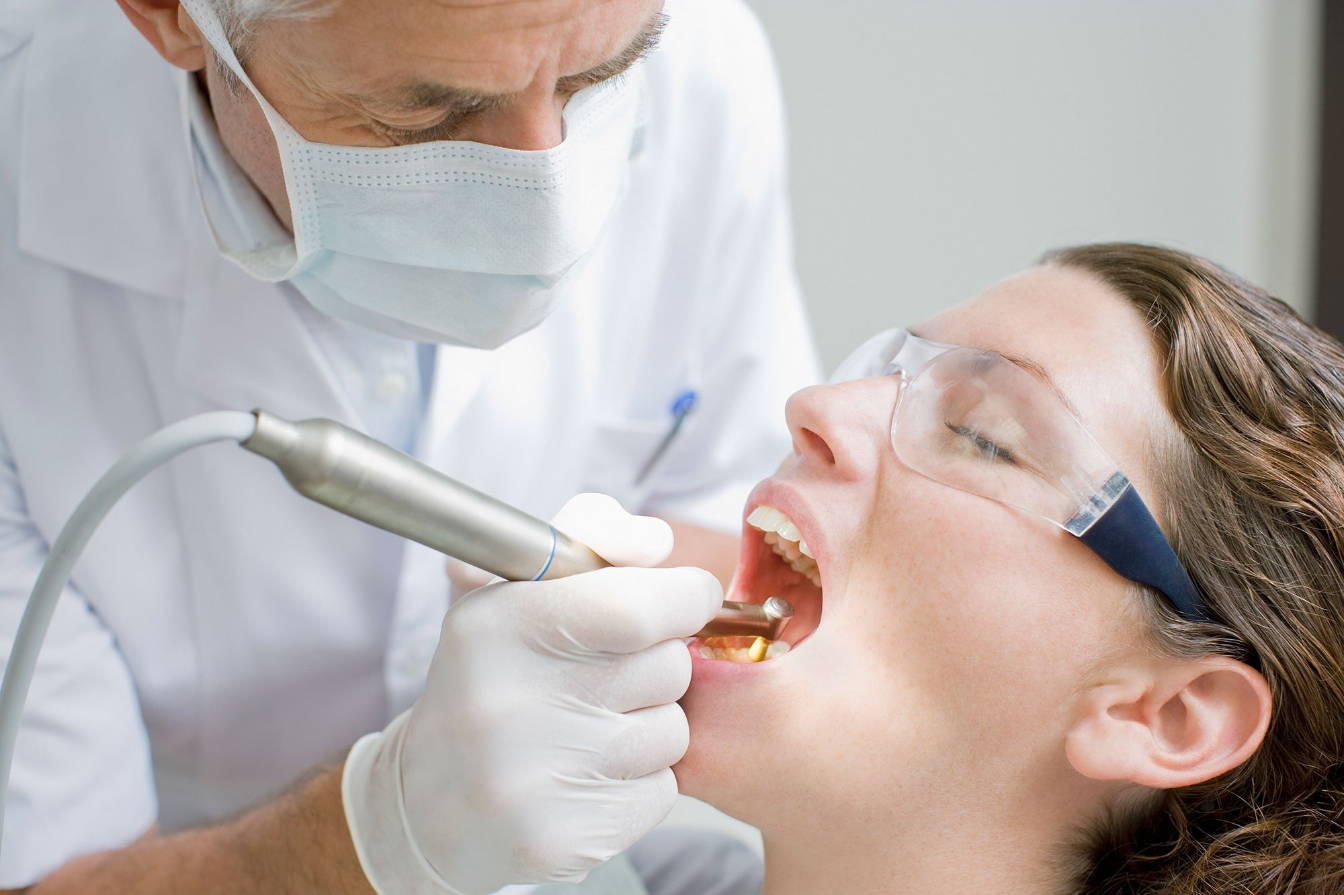
Шейный лимфаденит может быть вызван стоматологическими заболеваниями, вызывающими сильное воспаление. Поэтому в подобном случае необходима санация полости рта.
Если болезнь была спровоцирована патологиями органов дыхательной системы, также требуется осуществление полного лечения организма. Тогда лимфатический узел также начнет уменьшаться.
Медикаментозная терапия
Для терапии увеличенных лимфоузлов необходим прием:
- антибиотиков;
- антигистаминных средств;
- веществ, способствующих снижению температуры тела;
- лекарств, уменьшающих инстинктивность воспаления;
- противовирусных медикаментов.
Физиотерапевтическое лечение
Если у пациента выявлен лимфаденит, то для улучшения его состояния используется лазерная и магнитная терапия, ультравысокочастотные методы, ультразвук, ультрафиолетовое излучение или электрофорез.
Хирургическое вмешательство
При развитии гнойного лимфаденита производится вскрытие пораженных лимфатических узлов под анестезией с их дальнейшей санацией и осуществлением дренажа.
Дезинтоксикационная терапия и диета
При развитии шейной лимфаденопатии дезинтоксикационные мероприятия уменьшают в кровеносном русле содержание вредных веществ посредством их разведения, абсорбции продуктов распада и обеспечения мочегонных свойств организма.
Поэтому пациенту показано употребление большого объема воды, а также введение Гемодеза и Реоглюмана.
Рацион питания необходимо усилить и дополнить его витаминно-минеральными комплексами.
Особенности лечения и возможные методы
Борьба с шейным лимфаденитом проводится с учетом форм протекания заболевания.
Острая нуждается в приеме антибиотиков, антигистаминных препаратов, противовирусных средств и снижающих интенсивность воспаления веществ.
При гнойном типе назначается также дезинтоксикационная терапия, а при хроническом - полное удаление лимфоузла.
Осложнения шейного лимфаденита
Неактивными последствиями болезни являются:
- гнойное воспаление;
- кровотечение из разрушающихся тканей узла;
- некроз;
- поражение головного мозга;
- разрастание соединительной ткани;
- сепсис;
- флегмона;
- формирование свища.
Аденофлегмона и другие осложнения
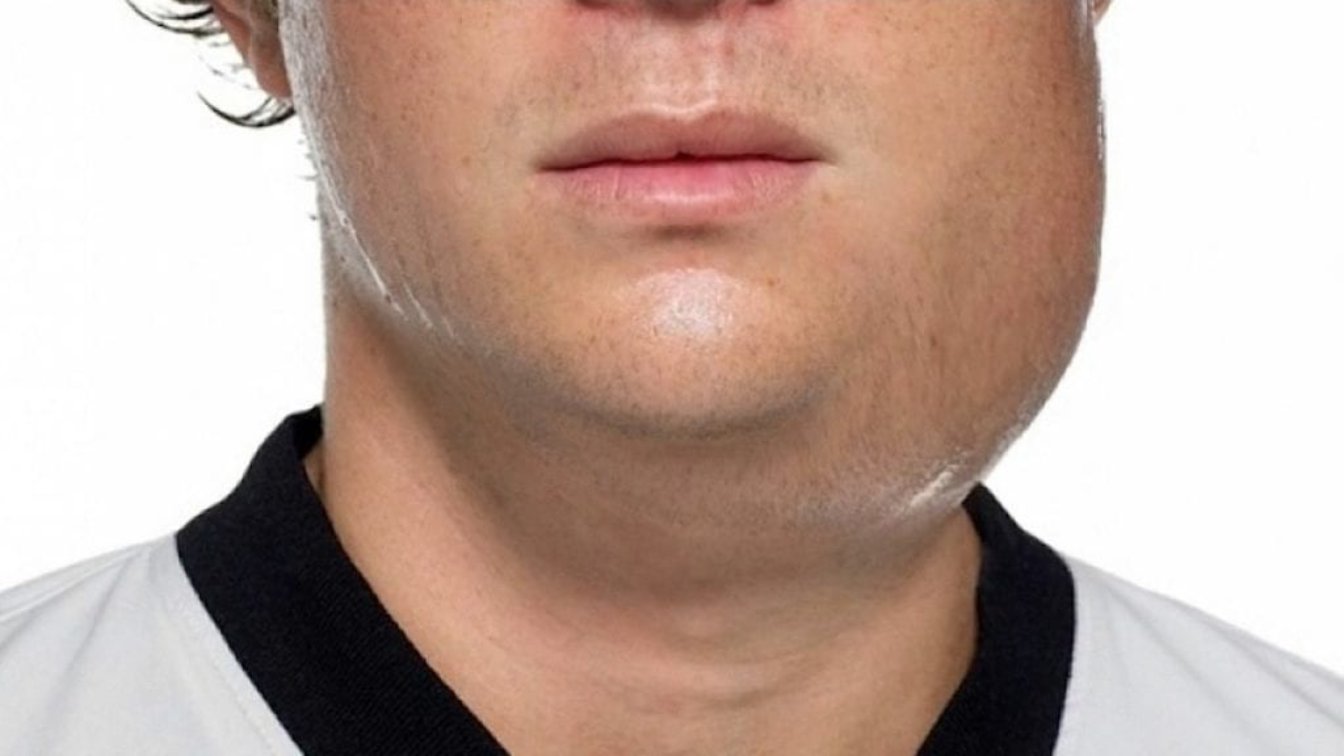
Наиболее тяжелым осложнением патологии является аденофлегмона, представляющая собой гнойное поражение окружающей лимфоузел подкожной клетчатки.
Не менее часто воспаление лимфоузлов принимает хроническую форму.
Реже образуется абсцесс, который может привести к тромбофлебиту. В данном случае поражается сосудистая стенка с формированием в просвете вены тромба.
Прогноз и профилактика
Своевременное начало лечения основной патологии и воспаления лимфоузлов обычно приводит к полному выздоровлению пациента.
Основной профилактической мерой является посещение дантиста 1 раз в 6 месяцев. Следует также сразу же лечить опрелости, обрабатывать небольшие ранки и предупреждать инфицирование ссадин.
Нельзя игнорировать и признаки развития тонзиллита или фурункулеза.
Прогноз заболевания
Прогноз лечения заболеваний лимфоузлов благоприятен при условии безотлагательного обращения к специалисту. Срочное лечение позволяет остановить развитие воспаления и помочь лимфатическому узлу сохранить функциональность.
Меры профилактики
Профилактика болезней лимфатических узлов включает в себя необходимость:
- Больше спать.
- Делать утреннюю зарядку.
- Есть достаточное количество овощей и фруктов.
- Избегать стрессов.
- Отказаться от вредных привычек.
- Своевременно проходить вакцинацию.
- Тщательно осуществлять личную гигиену.
- Укреплять сопротивляемость организма.
Какой врач лечит и к кому обратиться
Для диагностики и лечения лимфаденита и основного заболевания нужно пройти консультации у ЛОРа, онколога, специалиста по инфекционным болезням, стоматолога, терапевта и хирурга.
Часто задаваемые вопросы
Что чаще всего вызывает лимфаденит?
Обычно увеличение лимфоузлов происходит по причине развития воспалительного процесса в кожных покровах, ЛОР-органах или полости рта.
Страдают ли от этой патологии дети?
Из-за неустоявшегося иммунитета увеличение лимфатических узлов чаще встречается именно у детей.
Заключение
Лимфаденитом называется увеличение лимфатических узлов любой этиологии. Обычно его развитие указывает на внедрение инфекции, с которой организм не в состоянии справиться.
Поэтому следует срочное обращаться к специалисту, проходить комплексное обследование и безотлагательно начинать лечение основного заболевания и его вторичных очагов.
Список литературы и источники
1. Дворецкий Л. И. Лимфаденопатия: от синдрома к диагнозу // РМЖ. - 2014. - № 4. - С. 310–314.
2. Дворецкий Л. И. Дифференциальный диагноз при лимфаденопатиях. Справочник поликлинического врача. Т. 3. - М., 2005. - С. 238.
3. Лимфадениты, лимфангоиты, лимфоаденопатии челюстно-лицевой области: учеб.-метод. пособие/ Н.Н. Черченко. – М., 2007.
4. Лимфаденопатия: от синдрома к диагнозу/ Дворецкий Л.И.// Русский медицинский журнал. - 2014 - №4.
5. Национальные клинические рекомендации по диагностике лимфаденопатий / Национальное гематологическое общество. - М., 2018.
ЧИТАЙТЕ ТАКЖЕ